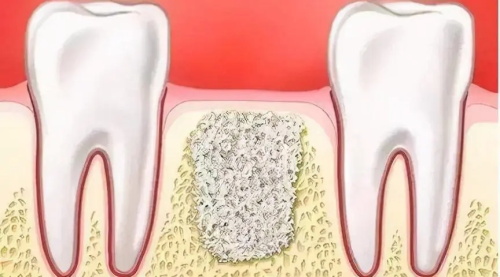
多生牙長在上顎是否需要拔除需根據牙齒位置、併發症風險及年齡綜合評估,臨牀研究顯示約60%患者因阻礙恆牙生長或引發囊腫需拔除,而30%無症狀且未影響咬合者可密切觀察。下文從拔牙指徵、保留條件、手術方案、術後維護四個維度解析決策依據。
一、多生牙長在上顎必須拔嗎?必須拔除的4類高危信號
1. 恆牙萌出受阻
數據統計:
上顎多生牙導致鄰牙阻生率達45%,若多生牙與恆牙胚間距<2mm,恆牙遲萌風險提升4倍。
干預標準:
X線顯示恆牙牙根彎曲或牙列擁擠指數>4mm時需優先拔除。
2. 囊腫或感染風險
病變進展:
未及時處理的多生牙牙囊可能發展為含牙囊腫,直徑>5mm的透射影需警惕。
手術必要性:
若囊腫已侵蝕頜骨厚度1/3或波及鼻底黏膜,需48小時內手術清除。
3. 咬合功能異常
功能影響:
多生牙導致咀嚼效率下降>25%或發音障礙(如齒擦音異常),需干預。
測量指標:
牙冠高度>3mm且直接接觸軟齶者,拔除後語音清晰度可提升70%。
4. 正畸治療需求
正畸關聯性:
多生牙佔據牙弓致間隙不足(ALD差值≥3mm)時,需在矯治前6個月拔除。
二、多生牙長在上顎必須拔嗎?可暫時保留的3類安心條件
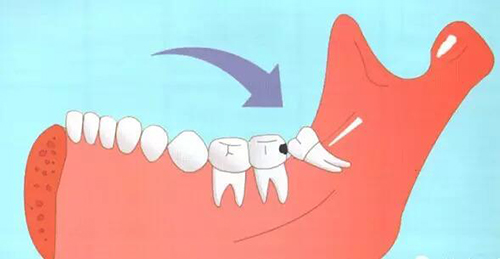
1. 完全埋伏且無病理改變
觀察標準:
多生牙完全埋於骨內,距離上頜竇、鼻齶管>3mm且無牙囊擴大跡象。
監測方案:
每年拍攝CBCT,監測骨密度及牙囊狀態。
2. 高齡患者無症狀
年齡限定:
50歲以上患者若無疼痛史且多生牙未暴露,可保守觀察。
風險控制:
合併糖尿病患者需空腹血糖<7.8mmol/L以降低感染風險。
3. 特殊解剖位置
鼻齶管區多生牙:
若與鼻齶神經血管束粘連,強行拔除可能導致前齶區長久麻木。
處理建議:
採用超聲骨刀分階段磨除,保留與神經粘連的牙根片段。
三、多生牙長在上顎必須拔嗎?手術方案選擇:小創口技術對比
1. 傳統翻瓣術
適用情況:
多生牙冠部骨覆蓋>4mm或存在彎曲牙根者。
術後改善:
腫脹持續5-7天,骨癒合需3-6個月。
2. 超聲骨刀技術
技術優勢:
切割精度達±0.1mm,鄰牙牙周損傷率降至2%。
癒合效率:
骨缺損修復速度提升40%,適合靠近重要結構的牙齒。
3. 導航輔助拔牙
精細定位:
適用於與上頜竇底距離<1mm的多生牙,穿孔風險<0.3%。
設備要求:
需配備CBCT實時導航系統,手術時長縮短30%。
四、多生牙長在上顎必須拔嗎?術後維護關鍵點
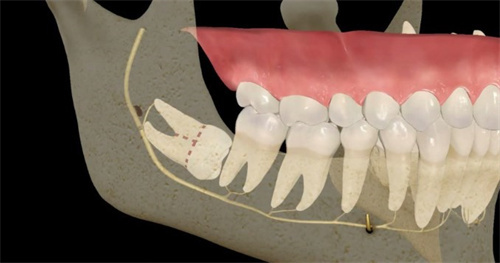
創口護理
術後24小時冰敷(每次10分鐘),72小時內避免用力漱口或吮吸。
感染預防
使用0.12%氯己定含漱液,每日3次持續1周,降低幹槽症發生率。
骨修復追蹤
術後6個月複查CBCT,評估骨小梁重建密度是否達健側75%以上。
功能修復訓練
術後2周開始漸進性咀嚼訓練(從軟食過渡到普食),修復咬合效率。
科學評估降低風險
上顎多生牙並非必須拔除,但出現恆牙阻生、囊腫形成、咬合紊亂等情況時需及時干預。兒童建議在7-10歲混合牙列期處理,成人優先選擇超聲骨刀等小創口技術。術前通過三維影像明確多生牙與神經、上頜竇的空間關係,可顯著降低手術併發症風險。